Xerostomia
– Boca Seca
O
Câncer Bucal é o quarto tipo de câncer que mais mata no mundo.
Disfunção
Têmporo Mandibular DTM
O que você deve saber sobre: Doenças
Periodontais
Técnicas eficientes de escovação
dental
Terapia Periodontal Preventiva
Odontologia sem medo e sem ansiedade

Xerostomia, mais conhecido como boca seca, é um problema
comum que não afeta somente a saúde, mas também pode
afetar dramaticamente a qualidade de vida.
Xerostomia é a condição de não ter saliva o bastante
para conservar a boca úmida; menos comumente, pode haver a cessação
completa do fluxo salivar.
A saliva ajuda na fala, no paladar e na preparação dos alimentos
para digestão. É também o primeiro mecanismo de defesa
contra agressões químicas, mecânicas e ataques infecciosos.
Sua função protetora inclui lubrificação, atividade
antimicrobiana, remineralização dos dentes, limpeza, equilíbrio
do pH e ajuda a manter a integridade da mucosa.
Sinais e sintomas
Entre os sinais e sintomas da xerostomia estão as queixas de boca seca,
fissuras e escoriações nos cantos dos lábios, halitose,
dificuldade no falar, mastigar e engolir, constante necessidade de beber água.
Mastigar alguns tipos de comida, particularmente as secas, é muito
difícil. A língua é descrita como se estivesse queimando.
Ocorre mudança no paladar.
A mucosa oral perde sua umidade e brilho e torna-se desidratada e fissurada.
Ela é freqüentemente inflamada e eritematosa, embora possa também
aparecer pálida e fina. Os tecidos podem estar rachados e sangrantes,
especialmente no dorso da língua.
Pacientes com dentaduras ou próteses podem ter dificuldades em usá-las.
A xerostomia diminui o pH e aumenta significativamente as cáries. Candidíase
(sapinho) é comum, especialmente na língua e palato. Também
podem ocorrer gengivite e periodontite.
Nos casos de xerostomia a saliva existente normalmente é leitosa e
mais pegajosa.
Podem ocorrer problemas adicionais, tais como problemas nutricionais, especialmente
naqueles pacientes que apresentam alterações do paladar. O sono
pode ser alterado pela necessidade de freqüente ingestão de água.
Pode tornar a fala difícil, porque a língua fica grudando no
palato. Os pacientes podem desenvolver fobias sociais e evitar falar em público,
falar ao telefone ou outros tipos de socialização. Todos estes
fatores pioram a qualidade de vida do paciente.
O que causa a boca seca?
Causas comuns da xerostomia incluem medicações, irradiação
da cabeça e pescoço e doenças orgânicas e psicogênicas.
Entre os medicamentos, mais de 400 que comumente causam xerostomia, encontram-se
os para hipertensão, ansiedade, depressão ou psicose. Anti-histamínicos,
antiespasmódicos, quimioterápicos para o câncer, descongestionantes
e músculos relaxantes.
Entre as doenças autoimunes que provocam xerostomia citam-se a Síndrome
de Sjögren, artrite reumatóide, lupus eritematoso sistêmico
e escleroderma.
Outras doenças orgânicas que causam xerostomia são a diabetes
descompensada, hipertensão, fibrose cística e desordens neurológicas,
cirrose, gastrite atrófica, insuficiência hepática, AIDS/HIV.
Qualquer condição que contribui para desidratação
pode produzir xerostomia como queimaduras, febre, suor excessivo, vômito,
diarréia, poliúria.
Lesão do nervo da cabeça ou pescoço que afeta a glândula
salivar. Cálculo salivar.
Doenças psicogênicas tais como depressão e ansiedade,
podem causar xerostomia.
O que pode ser feito?
O tratamento da xerostomia visa melhorar o fluxo salivar, se isto for possível,
bem como os sintomas, controlar a cárie dentária e doença
periodontal.
Durante a anamnese, a história social, particularmente consumo de álcool
e cigarros, deve ser considerada. O paciente deve ser encorajado a manter
uma meticulosa higiene oral e visitar o dentista regularmente para exames
e profilaxias. Todos os medicamentos que o paciente usa, deverão ser
avaliados.
Os Cirurgiões-Dentistas estão aptos para aconselhar os pacientes
nas maneiras de melhorar a xerostomia, ou no mínimo diminuir seu impacto
sobre a qualidade de vida.
O que eu posso fazer?
Aqui estão listadas sugestões para ajudar a aliviar a boca seca;
preservar os tecidos bucais e prevenir cárie dental.
. Tome freqüentes goles de água durante o dia. Contudo, evite
tomar em excesso, isto pode provocar perda de eletrólitos.
. Use flúor como bochechos e na pasta dental.
. Com xerostomia sua boca ficará mais irritável, procure encontrar
o nível de condimento que pode tolerar.
. Use um spray de água para molhar a boca. Conserve-o perto do lugar
que trabalha, senta ou dorme.
. Mastigue goma de mascar sem açúcar para estimular a salivação.
De preferência com xilitol.
. Chupar balas sem açúcar, pois isto pode estimular o fluxo
salivar. Uma boa escolha são as balas de hortelã ou citrus.
. Mastigue alimentos fibrosos, como cenoura e maçãs, entre as
refeições.
. Beba freqüentes goles de água enquanto se alimenta. Isto torna
a mastigação e deglutição mais fáceis e
aumenta o paladar.
. Use um enxaguatórios bucal que não tenha álcool ou
açúcar. Não use bochechos com álcool ou fenol,
eles secam os tecidos bucais.
. Fluorete os seus dentes com freqüência. De preferência
mensalmente, ou de acordo com seu dentista.
. Evite sal e pimenta em excesso, pois podem causar dor ou desconforto na
boca.
. Use manteiga misturada na sua comida.
. Evite o uso de bebidas que contém cafeína, elas aumentam a
secura da boca.
. Carregue uma escova para escovar os dentes freqüentemente evitando
maiores riscos de cárie.
. Evite usar pasta dental que contenha “Lauril Sulfato de Sódio”
que é irritante para os tecidos bucais sensíveis. Experimente
o Biotene para boca seca.
. Controle o uso de açúcar e frutas ácidas, que aumentam
o risco de cáries.
. Sempre escove os dentes imediatamente após as refeições.
Se não for possível, bocheche tão logo possa fazê-lo.
. Limpe e desinfete sua dentadura de acordo com as instruções
do seu dentista. Dentaduras tornam as pessoas com boca seca mais susceptível
as micoses.
. Use saliva artificial da biotène (Leclede do Brasil Ltda –
tel. 011-6943-3851) ou Lubrificante KY da Jonhson`s.
. Tire radiografias interproximais cada seis meses para verificar existência
de cáries nos espaços interdentárias.
. Evite o cigarro e álcool.
. Respire pelo nariz, principalmente à noite. A respiração
bucal resseca a mucosa.
. Quando a unidade do ar diminuir muito use vaporizador, especialmente à
noite.
. Se sua medicação está causando a boca seca, discuta
com seu médico a possibilidade de diminuir a dose ou trocar o medicamento.
. Experimente a goma de mascar da Biotène.
. Visite seu dentista quatro vezes por ano para uma profilaxia profissional.
O
câncer bucal é o quarto tipo de câncer que mais mata no
mundo.
Segundo o IBGE, a expectativa de vida é de 68,6 anos
para homens e 72,6 para mulheres. Na última década houve um
aumento de 2,6 anos.
No Brasil, o Câncer é a terceira causa de morte. Perde apenas
para doenças cardiovasculares e causas externas, como acidentes de
trânsito e violência urbana. Nos Estados Unidos é a segunda
causa de morte. Estes números crescem à medida que a expectativa
de vida aumenta.
A maioria dos casos de câncer ocorre devido a uma interação
entre uma série de fatores, destacando-se a genética e o ambiente.
Os tumores de cabeça e pescoço chegam a 10% de todos os tipos
de câncer.
O cigarro é, em muitos casos, o grande culpado. Segundo o Instituto
Nacional do Câncer (INCA), 90% dos tumores de pulmão, 60% dos
tumores da cavidade oral e 60% dos tumores de esôfago, podem estar relacionados
ao tabagismo. O INCA estima que surgirão neste ano cerca de 11.255
novos casos de câncer de boca.
O uso do álcool, juntamente com o cigarro, aumenta o risco. O cigarro
e o álcool oferecem um perigo diretamente proporcional à quantidade
absorvida. Quando usados juntos podem aumentar o risco de um câncer
de boca em até 20 vezes. Próteses mal adaptadas, má higiene
oral, inalação de compostos industriais, infecção
do vírus EBV, alimentação deficiente, também são
fatores que aumentam a incidência de câncer da boca. Exposição
a radiações solares é um fator de importância no
Brasil, com relação a câncer de lábio, por ser
um país tropical.
Importância do diagnóstico precoce
É importante o diagnóstico precoce do câncer bucal pelos
profissionais de saúde, principalmente pelo Cirurgião-dentista.
O que mais preocupa é o atraso no diagnóstico. Diagnosticado
e tratado no início, o câncer de boca tem uma expectativa de
cura de 80% a 100%. A proporção de diagnóstico precoce
de câncer bucal é de apenas 10%.
São sinais de alerta importantes num simples exame clínico:
úlceras e aftas que não cicatrizam, dor e rouquidão persistentes,
dificuldades para falar, movimentar a língua, engolir ou respirar,
sangramento ou obstrução nasal, mau cheiro, cor alterada da
mucosa ou gengiva: escurecida, esbranquiçada, amarelada ou avermelhada
que não representa processos inflamatórios e gânglios
aumentados sugerem um exame mais aprofundado, porque pode ser uma simples
virose ou algo mais sério.
Próteses mal adaptadas ou restaurações fraturadas podem
provocar ferida na mucosa ou na língua e devem ser restauradas.
Estes sinais, às vezes sem dor, são importantes e devem ser
examinados pelo Cirurgião-dentista para uma investigação
mais detalhada para afastar ou reforçar a hipótese de câncer
bucal. Em caso de dúvida, o profissional deve encaminhar o paciente
a um centro especializado ou às faculdades de odontologia. A partir
do diagnóstico, o tratamento passa a ser de responsabilidade do oncologista.
O Cirurgião-dentista exerce um papel relevante na prevenção
ou diagnóstico precoce do câncer bucal. Deve integrar-se à
equipe multidisciplinar que tratou o paciente, dando contribuições
no preparo dele e no planejamento do caso. É importante que o paciente
que esteja sendo submetido à quimioterapia e/ou radioterapia mantenha
a boca em ótimo estado de saúde, para que se previna outros
problemas. Podem ocorrer mucosites, cárie de radiação
e osteorradionecroses. Cárie ou doenças periodontais podem ter
conseqüências imprevisíveis.
A radiação atrofia as glândulas salivares, tornando a
boca seca (xerostomia), diminuindo a lubrificação necessária
para manutenção da integridade dos tecidos durante a fala e
mastigação. Podem ocorrer ardor, dor e erosões na mucosa
bucal. A xerostomia deve ser tratada pelo Cirurgião-dentista, estimulando
as glândulas salivares ou usando saliva artificial.
Diversas faculdades têm realizado campanhas de prevenção
do câncer na cavidade oral, dirigidas à população
e a profissionais de saúde. As campanhas devem visar à redução
dos principais fatores de risco para o câncer de bucal: fumo, álcool
e exposição ao sol.
DISFUNÇÃO TÊMPORO MANDIBULAR DTM
Esclarecendo a disfunção tempo-mandibular
- SINTOMAS MAIS COMUNS:
- Dores de cabeça
- Estalos nas articulações
- Dor, vertigem e zumbido na região do ouvido
- Travamentos para abrir ou fechar a boca
- Cansaço muscular na face
- Dentes doloridos
ADTM caracteriza-se por um desarranjo funcional do aparelho mastigatório
que pode envolver dentes, músculos e as articulações
têmporo-mandibulares (ATM).
Pode se manifestar em qualquer pessoa ou em qualquer faixa etária,
sendo mais comum em mulheres. Nos homens, em geral, está associado
à perda ou falta de tratamento dentário adequado, acidentes
e stress.
O QUE CAUSA A DTM?
- Características hereditárias, estresse emocional, má
postura.
- Oclusão dentária insatisfatória
Em geral, o problema é multifatorial e sua manifestação
gradativa.
Dentes mal posicionados ou com restaurações desajustados por
si só não provocam DTM, mas são
fatores importantes que contribuem com o problema, podendo
levar à destruição precoce de dentes e periodonto.
ESTEJA ATENTO!
- Problemas periodontais de difícil controle;
- Perdas ósseas e de implantes sem explicação plausível;
- Uso de remédios para o sono ou moderadores de apetite.
Todos estes fatores estão associados ou agravam a ocorrência
de parafunção (bruxismo, apertamento dentário) e de trauma
oclusal.
QUAL O TRATAMENTO MAIS EFICAZ?
Deve ser direcionado para anular ou atenuar os fatores de destruição,
tais como: função oclusal inadequada, perdas dentais e tratamentos
incorretos.
- Em geral, é recomendado o uso de uma placa de proteção
noturna (que nunca deve ser macia ou resiliente);
- Correções oclusais;
- Estimulação elétrica transcutânea do nervo (TENS)
*;
- Laser*.
- * Permitem um relaxamento inicial, ajudando a encontrar uma posição
mais confortável e fisiológica.
MANTENHA-SE INFORMADO, CONVERSE COM SEU DENTISTA!
CONSULTE SEMPRE O DENTISTA!
Doenças periodontais são infecções gengivais causadas
por bactérias que destroem as fibras e o osso que mantém os
dentes em sua boca.
A doença periodontal é uma doença crônica, como
o diabetes e as doenças cardiovasculares, a qual tem um estado de doença
ativa e inativa.
Muitos fatores, como fumo, genética, stress e problemas de saúde
em geral, influenciam o resultado do tratamento e a reincidência da
doença. Há muitas formas de doença periodontal.
CUIDADO!
Sem os devidos cuidados e contínuo acompanhamento, a doença
periodontal pode reincidir. Sem tratamento, ela pode levar à perda
óssea e à perda dentária.
Periodontistas são especialistas da odontologia em prevenção,
diagnóstico e tratamento das doenças que afetam as gengivas
e o osso que suporta os dentes, além da colocação e manutenção
de implantes dentários. Para se tornar periodontista, o profissional,
após graduar-se em Odontologia, deverá realizar cursos de um
ano e meio a três anos, e receber treinamentos adicionais.
QUAIS SÃO OS SINAIS DA DOENÇA PERIODONTAL?
Os sinais mais comuns:
Sangramento gengival durante a escovação;
Gengivas vermelhas, inchadas e edematosas;. Gengivas soltas ao redor dos dentes;.
Mau hálito persistente;
Pus entre os dentes e as gengivas (deixando um gosto ruim);
Dentes moles ou se separando;
Mudança na oclusão de seus dentes;
Mudança na adaptação de prótese parciais
VOCÊ PODE TER DOENÇA PERIODONTAL E NÃO TER NENHUM DESSES
SINAIS. A MAIORIA DAS PESSOAS NÃO SENTE DORES COM A DOENÇA PERIODONTAL.
Se você tem quaisquer dos sinais acima, deve visitar um periodontista
para uma avaliação completa.
O seu periodontista estará apto a responder qualquer pergunta que você
tenha sobre procedimentos de manutenção (PREVENÇÃO).
Se desejar, poderá visitar a organização de periodontistas
mais respeitada do mundo, American Academy of Periodontology, em seu Website:
http://www.perio.org
TÉCNICAS EFICIENTES DE ESCOVAÇÃO DENTAL
Há muitas técnicas de escovação
dentária. No entanto, mais importante do que a seleção
de determinada técnica de escovação são a boa vontade
e a habilidade do paciente para limpar os dentes.
A função da escova dental é remover o filme microbiano
das superfícies externa, interna e mastigatória dos dentes. Para
conseguir isso, deve-se escovar os dentes delicadamente, mas com pressão
suficiente para sentir as cerdas da escova na gengiva, sem desconforto. Essa
técnica é muito eficiente e relativamente fácil de ser
executada pela maioria das pessoas.
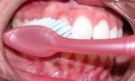
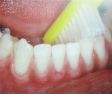
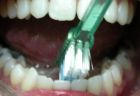
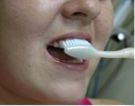
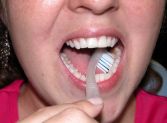
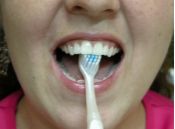
Para as faces externas de todos os dentes e para as faces internas dos dentes
posteriores, deve-se colocar a escova com as cerdas na junção
entre os dentes e a gengiva, em um ângulo de 45 graus (Fig. 1 e 2). As
pontas das cerdas podem penetrar ligeiramente debaixo da gengiva. Convém
observar a posição exata da escova e movimentá-la para
frente e para trás, com movimentos curtos, diversas vezes, em cada grupo
de dentes. Durante a escovação deve-se procurar tocar suavemente
a gengiva, para remover toda a placa bacteriana acumulada na área do
colo dentário.
 |
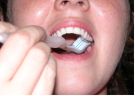 |
Fig. 1 |
Fig. 2 |
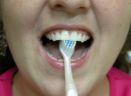
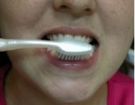
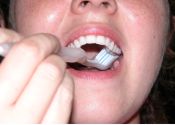
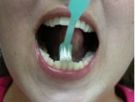
Para a superfície interna dos dentes anteriores, superiores (Fig. 5 e 6) e inferiores (Fig 7 e 8) deve-se segurar a escova verticalmente, fazendo diversos movimentos para baixo e para cima sobre a gengiva e os dentes.
 |
 |
 |
| Fig. 03 |
Fig04 |
|
Convém evitar os movimentos amplos e com muita pressão
por serem inúteis e prejudiciais. A pressão exagerada sobre a
escova produz ferimentos
que retraem a gengiva.
A escovação dental pode atingir somente um ou dois dentes de cada
vez. Por isso, deve-se mudar a posição da escova tão freqüentemente
quanto necessário, para atingir adequadamente todas as superfícies
dentárias.
No início, pode ser um pouco difícil dominar a técnica,
mas em poucos dias isto irá se tornar natural.
É bom escovar sempre à frente de um espelho para poder controlar
a eficácia da escovação.
LIMPEZA DOS ESPAÇOS INTERDENTÁRIOS
A remoção da placa microbiana entre os dentes é, provavelmente,
mais importante do que a limpeza de outras áreas dentárias. Na
maioria das pessoas, a cárie dental e a doença periodontal ocorrem
primeiramente entre os dentes.
A escova dental, independentemente do método usado, não remove
completamente a placa acumulada nessas áreas, nem em pessoas com dentes
bastante juntos, nem em pessoas com os espaços dentários abertos.
Para um controle eficiente, o uso da escova deve ser complementado com uma limpeza
interdentária.
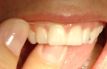
Dentre as numerosas ajudas disponíveis, há o fio dental, palitos
de madeira, de plástico, escovas interdentais, fios de lã, gaze
etc. O fio dental é o mais largamente usado para a limpeza dos espaços
dentários. Ele deve ser utilizado, no mínimo, duas vezes ao dia,
após o café da manhã e após a última refeição
do dia, procedendo-se da seguinte maneira: corte um pedaço de fio dental
com cerca de 40 cm de comprimento, enrole as pontas do fio ao redor dos dedos
médios (Fig.5). Para limpar entre os dentes superiores da arcada direita,
passe o fio sobre seu polegar direito e o dedo indicador da mão esquerda.
O polegar fica do lado de fora dos dentes (Fig 6). Para limpar entre os dentes
superiores da arcada esquerda, passe o fio dental sobre o polegar esquerdo e
o indicador da mão direita, verificando se o polegar esquerdo está
do lado de fora dos dentes e o indicador direito, do lado de dentro.
 |
 |
 |
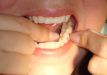 |
Fig. 5 |
Fig. 6 |
Fig. 7 |
Fig. 8 |
A limpeza dos dentes inferiores se faz segurando o fio dental
com os indicadores de ambas as mãos (Fig. 7). Nessa posição,
o fio será inserido suavemente entre todos os dentes inferiores.
O fio dental deve ser passado suavemente pelo ponto de contato dos dentes, sem
forçá-lo para não ferir a gengiva; ele deve ser introduzido
de 2 a 3 mm abaixo da gengiva, sem causar-lhe dano. Deve ser mantido bem esticado
para facilitar a ação. Deve-se esfregá-lo sobre ambas as
faces dos dentes contidos no espaço, executando movimentos para fora
e para a lingual, para cima e para baixo, como se estivesse engraxando um sapato
(Fig 5). Estes movimentos devem ser repetidos várias vezes em todos os
espaços entre os dentes.
À medida que o fio vai se desfiando, deve ser desenrolado de uma das
mãos e enrolado na outra, para que possa ser utilizado um novo pedaço
de fio dental.
O fio dental é tão ou mais importante que a escovação
dos dentes.
ESCOVA DE DENTE
Para a maioria dos pacientes, a escova deve ter uma cabeça
média, com as cerdas de náilon, macias, de pontas arredondadas,
cortadas retas e distribuídas em três ou quatro fileiras de tufos.
Para manter a eficiência da escova, ela deve ser substituída tão
logo suas cerdas comecem a dobrar, o que normalmente ocorre por volta de dois
meses, se o uso for correto. Caso esteja com os pelos dobrados em uma semana
ou pouco mais, significa que a escovação está sendo feita
com muita força; ao contrário, se após 4 meses ou mais,
a escova estiver ainda perfeita, a escovação está sendo
feita de maneira excessivamente suave ou não está sendo usada
com a freqüência necessária.
A escovação com escova de cerdas duras e pressão excessiva
provoca retrações gengivais.
DENTIFRÍCIO
As funções primárias de um dentifrício são
limpar e polir as superfícies de fácil acesso dos dentes, quando
usado em combinação com uma escova de dente. Um dentifrício
deverá proporcionar o máximo de limpeza com mínima abrasão
dos tecidos dentários.
Os dentifrícios auxiliam na limpeza dos dentes. Deve-se escolher aquele
que tenha abrasividade média e que apresente flúor na sua composição.
Um dentifrício muito abrasivo provoca desgaste da superfície dentária.
O atributo mais valioso do dentifrício é sua capacidade de eliminar
manchas, facilitar a remoção da placa, a prevenção
da cárie e seu sabor agradável que motiva a escovação
dental.
Sabe-se que não existe dentifrício com valor terapêutico
ou profilático em relação às doenças periodontais.
ENXAGUANTE BUCAL
Bilhões de dólares são gastos anualmente com soluções
para bochechos, pastilhas (menta, hortelã, canela, anis...), spray etc.
Os próprios clientes têm observado que todos eles ficam aquém
de suas expectativas. A maioria apenas mascara o mau hálito por pouco
tempo.
Quase todas as soluções para bochechos, disponíveis no
mercado, possuem álcool na composição. Normalmente este
conteúdo é superior a 25%, podendo chegar a 75%. O álcool
resseca a mucosa bucal por desidratação, aumentando o processo
de descamação epitelial, e, conseqüentemente, aumentando
a halitose quando em uso prolongado. Além disto, o álcool reduz
inespecificamente a flora bucal, facilitando a ação das bactérias
causadoras de doença.
A prescrição de anti-sépticos bucais deve ser consciente
e bem indicada, propiciando ao paciente uma orientação segura.
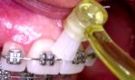
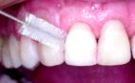
ESCOVA INTERDENTÁRIA
Para pessoas que apresentam espaços amplos entre os dentes ou são
portadoras de prótese fixas, há, nas casas de artigos dentários,
escovas especiais para serem usadas nos espaços interdentários.
 |
 |
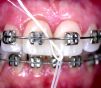 |
Fig. 9 e 10 |
||
Essas escovas devem ser introduzidas no espaço interdentário,
executando-se movimentos circulares e de fora para dentro.
CORANTES EVIDENCIADORES DE PLACA MICROBIANA
 |
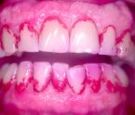 |
São substâncias que coram os dentes onde a escova e o fio dental não estão limpando, ou seja, onde ocorre o acúmulo de micróbios, formando a placa microbiana. Essas placas microbianas devem ser totalmente eliminadas pela escovação, mas são de difícil visualização, sem o uso de corantes. Existem os mais variados tipos de evidenciadores. São encontrados sob a forma de solução, gel, pasta, tabletes e pastihas. A mais comum é a fucsina básica em solução aquosa a 0,5%. Pode ser preparada em farmácias de manipulação e usada com cotonete.
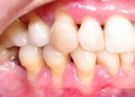
LESÕES PRODUZIDAS PELAS MEDIDAS DE HIGIENE ORAL
 |
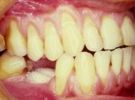 |
O dano aos dentes (desgaste no colo - abrasão) é
devido sobretudo ao componente abrasivo do dentifrício usado.
As lesões na gengiva (principalmente as retrações) podem
ser produzidas pela escovação dentária e pelo fio dental.
É importante que, tão logo o dano aos tecidos moles e/ou duros
seja identificado, a técnica de higiene oral seja modificada a fim de
sustar a progressão das lesões.
HALITOSE – MAU HÁLITO
Existem razões diferentes para o mau hálito, que vão desde
hábitos defeituosos de higiene bucal, alterações fisiológicas
sem grandes conseqüências até doenças sérias.
Em qualquer caso, o hálito desagradável é uma forma de
denúncia de que algo não vai bem com seu organismo. É preciso
ter cuidado.
Várias são as causas do mau hálito. Por isso, elas devem
ser investigadas. Cada tipo de halitose deve ser tratado de forma particular,
e o tratamento é baseado na causa.
São causas mais comuns:
- Saburra lingual (placa bacteriana lingual); doença periodontal; boca
seca; aumento da descamação do epitélio bucal; stress;
amidalites; faringites; sinusites; adenóides; função intestinal
alterada; estomatites; respiração bucal; hábitos alimentares;
mau funcionamento do fígado e vias biliares; baixa glicemia; alterações
renais; alguns medicamentos.
Dessas causas, a saburra é a mais freqüente.
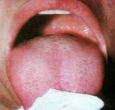
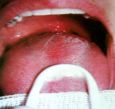
SABURRA LINGUAL
 |
 |
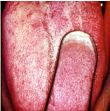 |
Observando-se a base de sua língua, próximo à
garganta, pode-se verificar se ela está esbranquiçada e/ou gosmenta.
Nesse material, chamada saburra lingual, encontrada sobre a língua, em
determinadas condições, estão alojados microorganismos
que, ao decomporem as proteínas, formam compostos de enxofre que têm
cheiro de ovo podre e são responsáveis pelo odor desagradável
do hálito.
Limpar a língua é tão importante quanto escovar os dentes
e usar o fio dental. Para isso deve-se usar um instrumento manual simples, chamado
limpador de língua (à venda em casas de artigos dentários).
Ele atua sobre toda região superior da língua, retirando restos
de alimentos e bactérias, principalmente da parte posterior onde a escova
não alcança.
PALITOS
Há diversos tipos de palitos. Os mais populares são os de madeira,
redondos ou triangulares. Além desses, existem as pontas plásticas
retas ou curvas.
Os palitos interdentais têm indicações precisas. Em geral
seu uso é incorreto. A principal finalidade é a remoção
de resíduos alimentares, retidos entre os dentes e depósitos moles,
além de estimular mecanicamente a gengiva papilar.
A contra-indicação para os palitos é mais de caráter
social do que periodontal.
PROGRAMA DE CONTROLE DE PLACA PELO PACIENTE
O método usado para ensinar ao paciente uma técnica
correta de limpeza dentária pode variar de um dentista para outro. Um
deles é o seguinte:
- limpe os dentes usando sua maneira tradicional com escova e fio dental;
- aplique, com um cotonete, uma solução reveladora nos dentes
(fucsina básica em solução aquosa a 0,5%. Farmácia
de manipulação);
- use um espelho de mão e identifique todas as áreas marcadas
pelo corante (lembre-se de verificar do lado da língua e do palato);
- limpe os dentes uma vez mais e concentre-se nas áreas marcadas pelo
corante (onde a escova não alcançou);
- verifique as modificações das posições da escova
necessárias para limpar essas áreas;
- confira o resultado da segunda limpeza dentária e se ainda existem
áreas contendo o corante;
- observe a necessidade de recursos auxiliares para as áreas interproximais;
- pratique o uso do fio dental;
- verifique o resultado obtido;
- se for necessário, use escova interdental ou gaze.
Se praticar uma correta higienização
oral, você, certamente, irá conservar seus dentes por toda a vida.
O seu periodontista estará apto a esclarecer-lhe as dúvidas sobre
procedimentos de manutenção ou de recuperação da
saúde bucal
 |
 |
 |
 |
 |
 |
 |
 |
Terapia Periodontal Preventiva
DOENÇA PERIODONTAL
Doenças periodontais são infecções gengivais
causadas por bactérias que destroem as fibras e o osso que mantém
os dentes.
Os sinais mais comuns da doença periodontal são:
- sangramento gengival, durante a escovação;
- gengivas vermelhas, inchadas e edematosas;
- gengivas soltas ao redor dos dentes;
- mau hálito persistente;
- pus entre os dentes e as gengivas;
- dentes moles ou se separando;
- mudança na oclusão de seus dentes;
- mudança na adaptação de próteses parciais.
A doença periodontal pode existir sem a manifestação desses sinais. A maioria das pessoas não sente dores com a doença periodontal.
Sem os devidos cuidados e acompanhamento contínuo, a doença periodontal pode causar perda óssea e dentária.
Dentre os principais fatores que influenciam o resultado do tratamento e a reincidência da doença estão o fumo, o stress, os problemas de saúde em geral e até a herança genética.
 |
PREVENÇÃO
A terapia periodontal preventiva capacita você a controlar a doença periodontal e aumenta suas chances de conservar seus dentes naturais.
A terapia preventiva consiste em: |
 |
Caso haja necessidade, deverá ser realizado tratamento não-cirúrgico,
chamado raspagem e alisamento das superfícies radiculares que podem
estar infectadas.
 |
BENEFÍCIOS DA TERAPIA PREVENTIVA
- A terapia preventiva evita doença
periodontal ou minimiza sua reincidência e progressão. - Caso a doença retorne, um cuidadoso monitoramento aumenta a probabilidade de localizá-la e tratá-la antes que os dentes sejam ameaçados e a perda óssea fique incontrolável. - Pesquisas têm relacionado infecção periodontal a problemas mais sérios de saúde, como doenças cardiovasculares. |
 |
FREQÜÊNCIA DA TERAPIA PREVENTIVA
Os intervalos entre as visitas para a terapia preventiva variam entre poucas
semanas a três vezes por ano, dependendo de cada caso.
São fatores que influenciam a freqüência das visitas
- fatores de risco como genética,
stress, uso de tabaco, diabetes, bruxismo, alterações
hormonais (puberdade, gravidez, menopausa), medicamentos (alguns para
a pressão arterial e para o sistema imunológico, contraceptivos); - severidade da doença periodontal e perda óssea na época do tratamento inicial; - habilidade em manter uma boa higiene oral caseira. |
 |
A cada visita, o periodontista irá monitorar a progressão
da doença e a efetividade do tratamento a fim de determinar a freqüência
necessária.
LEMBRE-SE:
Se souber como cuidar bem de seus dentes e praticar o que lhe for ensinado,
você, certamente, irá conservá-los por toda a vida.
O seu periodontista estará apto a esclarecer-lhe as dúvidas
sobre procedimentos de manutenção ou de recuperação
da saúde bucal.
 |
 |
 |
ODONTOLOGIA SEM MEDO E SEM ANSIEDADE
Óxido nitroso ou gás hilariante é
um recurso a mais para lidar com pacientes medrosos, ansiosos e com o desconforto
do cliente no consultório odontológico. Pode ser usado em
crianças e adultos. Dos odontopediatras americanos 85% usam-no em
seus pacientes infantis como rotina do tratamento. A técnica é
utilizada comumente em países como França, Noruega, Suécia,
Suíça, Estados Unidos e outros, devido a sua simplicidade
e segurança na aplicação. Poucos a conhecem no Brasil.
Seu uso é regulamentado pela American Dental Association (ADA) e
é recurso rotineiro na odontologia americana.
O óxido nitroso é um gás de odor levemente adocicado,
que produz um efeito calmante e confortável. O paciente permanece
acordado e com uma leve e estável sedação, durante
todos os procedimentos, permitindo que haja comunicação com
o dentista todo tempo. Ele tem o efeito de elevar o limiar de dor e dar
a impressão de que o tempo passou mais rápido.
Enquanto está sob seu efeito, o paciente permanece consciente e tranqüilo,
conversando normalmente com profissional, não se importando com o
tempo, nem ficando na expectativa da dor, durante a anestesia local ou com
o barulho das canetas de alta rotação.
O óxido nitroso é misturado com oxigênio e seu efeito
é rápido, menos de 5 minutos. Os misturadores de gases são
construídos especificamente para a analgesia em odontologia e possuem
válvulas de segurança, inclusive alerta sonoro, que impedem
a administração do óxido nitroso em dosagem inadequada.
A mistura oxigênio e óxido nitroso é administrada através
de uma máscara nasal desenvolvida para odontologia. A técnica
de aplicação não tem nada de anestesia geral, é
de analgesia consciente.
Após o procedimento, o paciente irá se recompor num período
máximo de 10 minutos, o que é uma grande vantagem em relação
aos medicamentos ansiolíticos que têm ação prolongada.
Após os procedimentos, a pessoa pode até dirigir, sem que
haja alteração do sistema neurosensorial ou de coordenação
motora. As doses podem ser ajustadas de acordo com as necessidades individuais.
Além da tranqüilidade do paciente e do dentista, o custo é
baixo e pode ser aplicado em quase todas as pessoas, inclusive cardíacas.
Não provoca mudança na freqüência ou no débito
cardíaco, não altera a pressão arterial e venosa nem
tampouco a freqüência respiratória.
As vantagens do uso do óxido nitroso são: a diminuição
do medo, da ansiedade, o embotamento e eliminação da memória
da dor, da percepção de sons e vibrações; perda
da noção do tempo da consulta; estado de euforia; maior susceptibilidade
às sugestões; efeitos colaterais mínimos; diminuição
da salivação e menor tensão para o próprio cirurgião-dentista.
Não há contra-indicações absolutas à
sedação com óxido nitroso, apenas relativo. Como por
exemplo: infecção aguda do trato respiratório superior,
tuberculoso, esclerose múltipla e pacientes em tratamento psiquiátrico.
Rinite não é contra-indicação desde que as vias
aéreas superiores permitam o fluxo normal respiratório.
Não deve ser usado em mulheres grávidas ou pessoas que não
possam entender os procedimentos.
É um procedimento indicado para: para pacientes com medo do tratamento
dentário, tensos, ansiosos e estressados; em epilépticos,
o uso da analgesia diminui possibilidade de uma crise durante o tratamento;
paciente especial; paciente que tem náuseas quando moldado ou ao
se submeter aos Raios X., pois a analgesia diminui o reflexo do vômito.
É importante salientar que a técnica de analgesia relativa
só deverá ser empregada por profissionais instruídos
e habilitados para fazer o seu uso. Existem limitações da
analgesia relativa com óxido nitroso-oxigênio. Não há
dúvidas de que é uma técnica segura, que reduz a ansiedade
e medo, reduz a fadiga, auxilia ao paciente a suportar consultas mais longas
e que ajuda também a melhorar a sua atitude em relação
à odontologia; entretanto, não deve ser usada como um substituto
para controle de comportamento. Para se conseguir bom resultado com analgesia
é necessário alguma cooperação do paciente.
A criança histérica e desafiadora deverá primeiro ser
guiada a um comportamento aceitável através de outras técnicas
de controle do comportamento, antes da utilização da analgesia
com óxido nitroso-oxigênio.
A analgesia relativa tem seu lugar na odontologia, principalmente em odontopediatria
como mais um instrumento para eliminar o “MEDO” do dentista,
permitindo assim a recuperação de pacientes tidos como “intratáveis”,
melhorando sua atitude em relação ao tratamento e visando
sempre a uma odontologia melhor, menos estressante para os pacientes e para
os próprios dentistas.